Ghi nhớ

+ TLT chiếm tỷ lệ 30% trong số các bệnh tim bẩm sinh.
+ Có thể chẩn đoán được trước sinh qua siêu âm tim thai.
+ TLT thường là một phần dị tật gặp trong nhiều hội chứng đặc biệt trong những bệnh bất thường về NST và ở các bà mẹ nghiện rượu trong khi mang thai.
+ Thường gặp nhấtTLT nhỏ, không có triệu chứng cơ năng.
+ Những TLT lỗ lớn thường ảng hưởng hô hấp rất sớm từ 1-18 tháng tuổi và có thể gây tt vào lúc 6-9 tháng tuổi.
+ TLT dù lớn hay nhỏ đều có thể: tự bít lại, dễ bị Osler, dễ gây hở van chủ nếu TLT nằm cao.
+ Có thể can thiệp ở bất kỳ tuổi nào với tỷ lệ tử vong thấp.
1. Giải phẫu và sinh lý bệnh: có 4 vị trí lỗ thông:
+ TLT phần màng(5a,b,c) : chiếm 80% các thể, nằm ở ngay dưới van ÐMC. TLT có thể được đóng lại do sự áp dính của lá van phía vách của van 3 lá vào lỗ thông.
+ TLT phần phễu(4): chiếm khoảng 5%, nằm ngay dưới vòng van ÐMC và ÐMP. TLT có thể được bít lại do 1lá van ÐMC gây sa van ÐMC và hở van ÐMC (Hội chứng Laubry-Pezzi).
+ TLT phần buồng nhận(1): chiếm 5%, có thể được bít lại bởi các van nhĩ thất tạo thành các túi phình tại vị trí lỗ thông.
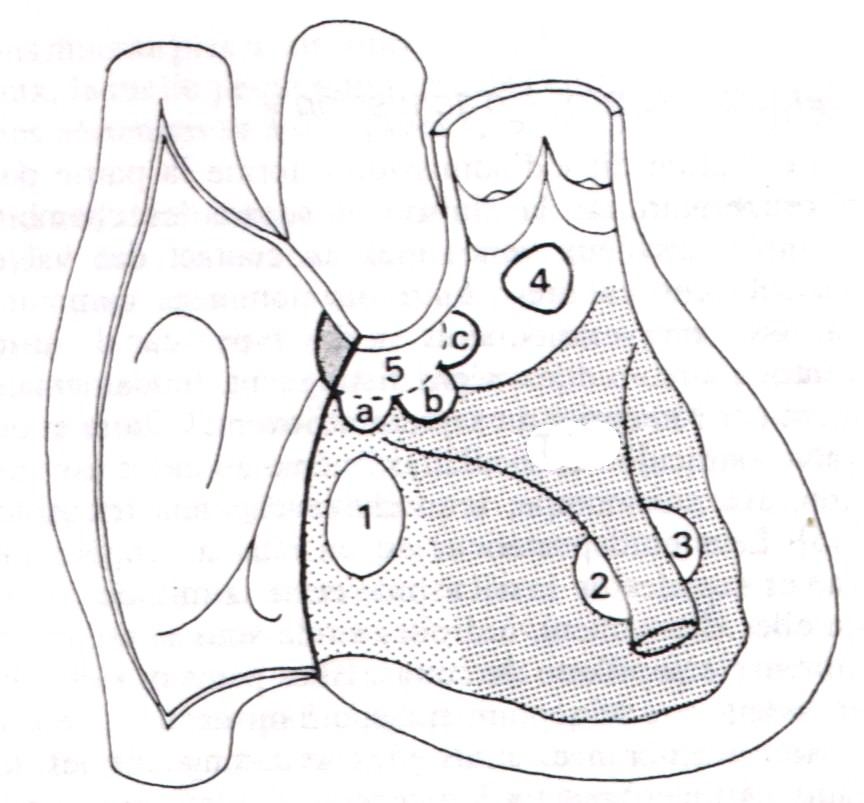
+ TLT phần cơ bè giữa(2,3): chiếm 10%, có thể được bít lại do 1 cột cơ của van 3 lá.
Do sự chênh lệch áp lực lớn giữa 2 thất sẽ tạo ra luồng thông trái-phải gây tăng gánh phổi, nhĩ trái và thất trái. Hậu quả là gây ra các triệu chứng ở phổi, tăng ứ máu ở phổi và gây giãn nhĩ trái thất trái và các ÐMP.
Tăng áp lực ÐMP sẽ làm thay đổi thành tiểu động mạch phổi đưa đến bệnh mạch phổi tắc nghẽn, dẫn đến tăng áp lực ÐMP cố định vào lúc 6-9 tháng.
Chẩn đoán: Lâm sàng phụ thuộc vào kích thước lỗ thông:
TLT lỗ nhỏ áp lực ÐMP bình thường (bệnh Roger):
Lâm sàng: Không có triệu chứng cơ năng, trẻ phát triển bình thường. Nghe tim thấy 1 tiếng thổi tâm thu >3/6 ở bên cạnh ức trái, khoảng liên sườn 4 lan ra xung quanh, còn các tiếng tim khác vẫn bình thường.
Cận lâm sàng:
+ X.quang và điện tâm đồ không có sự biến đổi.
+ Siêu âm-Doppler thấy: kích thước lỗ thông nhỏ với luồng thông nhỏ trên Doppler màu, chênh áp qua lỗ thông rất lớn trên Doppler liên tục, không có tăng áp lực ÐMP, không có sự biến đổi nào về hình thể và chức năng của nhĩ, thất.
- Nguy cơ tiến triển:
+ Có thể gây viêm nội tâm mạc nhiễm khuẩn.
+ Thường tự bít lại hoàn toàn trước 10 tuổi.
- Thái độ xử trí:
+ Dự phòng Osler khi chăm sóc răng miệng hoặc khi can thiệp thủ thuật.
+ Không cần mổ, chỉ theo dõi siêu âm hàng năm.
TLT lớn có tăng áp lực ÐMP:
- Lâm sàng: Trẻ thường bị suy dinh dưỡng, thở nhanh, khó thở khi gắng sức, hay bị viêm phổi tái tái lại. Nhìn thấy lồng ngực thường gồ cao bên trái, diện tim to tim đập rộng và mạnh. Nghe tim có tiếng thổi tâm thu 3/6 ở gian sườn 4-5 cạnh ức trái lan ra xung quanh, tiếng T2 ở ổ van ÐMP mạnh, có thể tách đôi, rung tâm trương ngắn do tăng lưa lượng qua van 2 lá và T1 mạnh ở mỏm.
- Cận lâm sàng:
+ X.quang thấy: tim to, tăng tuần hoàn phổi chủ động.
+ Ðiện tâm đồ thấy: dày 2 thất.
+ Siêu âm-Doppler tim thấy: lỗ TLT rộng với luồng thông lớn, chênh áp qua lỗ TLT thấp, ÐMP giãn, áp lực ÐMP tâm thu tăng cao, nhĩ trái giãn, thất trái dày và giãn, dày thất phải.
Nguy cơ tiến triển: Tiến triển thường diễn ra rất nhanh trong năm đầu cuộc sống với suy tim, viêm phổi tái đi tái lại, viêm nội tâm mạc nhiễm khuẩn, rối loạn nhịp, hở van ÐMC, tăng áp lực ÐMP cố định.
Thái độ xử trí:
+ Nội khoa: phòng và điều trị tích cực suy tim và các biến chứng khác của bệnh. Có thể đóng lỗ thông bằng dụng cụ qua thông tim.
+ Ngoại khoa: khi lâm sàng xấu không đáp ứng với điều trị nội khoa hoặc áp lực ÐMP tăng nhanh. Mổ tim hở để vá lỗ thông, nếu điều kiện không cho phép mổ tim hở thì có thể làm vòng đai làm hẹp thân động mạch phổi để bảo vệ phổi.
TLT lỗ lớn với tăng áp lực ĐMP cố định:
Lâm sàng: Trẻ thường suy dinh dưỡng, khó thở và tím xuất hiện khi gắng sức. Tiếng thổi tâm thu trước tim còn rất nhỏ hoặc biến mất, thay vào đó có thể nghe thấy tiếng thổi tâm trương do hở van ĐMP, tiếng T2 mạnh và tách đôi ở ổ van ĐMP.
Cận lâm sàng:
+ X.Quang thấy: tim nhỏ lại, cung ĐMP phồng, giảm tưới máu phổi ở ngoại vi.
+ Điện tâm đồ thấy: dày thất phải mạnh, dày thất trái vừa.
+ Siêu âm-Doppler thấy: TLT rộng nhưng luồng thông rất nhỏ hoặc biến mất, không có chênh áp qua lỗ thông, ĐMP giãn to, nhĩ trái và thất trái bình thường, thất phải rất dày.
Nguy cơ tiến triển:
+ Giai đoạn đầu trẻ sống gần như bình thường, chỉ xuất hiện khó thở và tim khi gắng sức. Muộn hơn về sau trẻ tím và khó thở thường xuyên, đa hồng cầu.
+ Giai đoạn cuối mất bù trẻ xuất hiện suy tim phải, xuất huyết phổi, áp-xe não, đột tử.
Thái độ xử trí: Cần tiến hành thông tim chụp mạch phổi kết hợp với sinh thiết phổi để xác định thật chính xác áp lực ĐMP, có 3 khả năng xảy ra:
+ Sự đề kháng của phổi chưa cố định: mổ đóng lỗ thông(tỷ lệ tử vong cao).
+ Sự đề kháng phổi cố định: chông chỉ định mổ đóng lỗ thông.
+ Nghi ngờ sự đề kháng phổi cố định: mổ làm vòng đai ĐMP và kiểm tra lại sau vài năm. Ghép tim phổi là cách duy nhất để cứu sống bệnh nhân đã có tăng áp lực ĐMP cố định.

YKHOA247.com thành lập với mục đích chia sẻ kiến thức Y Khoa.
Mọi thông tin trên trang web chỉ mang tính chất tham khảo, bạn đọc không nên tự chẩn đoán và điều trị cho mình.
