TỔNG QUAN VỀ SỬ DỤNG THUỐC TRONG THAI KỲ
Việc sử dụng thuốc trong thai kỳ nên được tránh nếu có thể, đặc biệt là trong tam cá nguyệt thứ nhất.
Khi phải sử dụng thuốc trong thời kỳ này nên cân nhắc đánh giá giữa lợi ích và nguy cơ đối với mẹ và thai nhi.
Nên chọn lựa một loại thuốc với dữ liệu an toàn nhất hơn là một loại thuốc mới, trừ khi sự an toàn của thuốc mới đã được thiết lập rõ ràng.
Không thể chắc chắn rằng bất kỳ thuốc nào là “an toàn” trong thai kỳ vì đó là điều phi đạo đức khi tiến hành các thử nghiệm giả dược ngẫu nhiên có đối chứng (không điều trị các tình trạng bệnh lý ở nhóm dùng giả dược và cố tình cho phơi nhiễm với chất có tiềm năng gây quái thai ở nhóm điều trị) để chứng minh điều này.
Do đó, các thông tin sẵn có để hỗ trợ cho việc kê đơn trong thai kỳ thường hạn chế về số lượng và chất lượng.
CƠ CHẾ VẬN CHUYỂN THUỐC TỪ MẸ SANG THAI NHI
Qua nhau thai:
Sự hấp thụ thuốc qua nhau thai:
Nhau thai là hàng rào nơi xảy ra sự trao đổi các chất trong tuần hoàn giữa
mẹ với thai. Sự vận chuyển qua màng nhau của thuốc thực hiện bằng 2 cơ chế chính:
Khuếch tán thụ động:
Các chất di chuyển theo sự chênh lệch nồng độ như: Na, K, Ca, Mg, các acid amin, acid uric, urê, amoniac, creatinin, các chất khí như oxy, carbonic, các chất gây mê…Cơ chế này làm cho một chất bình thường không qua nhau được nhưng nếu sử dụng cho mẹ liều cao hoặc điều trị dài ngày, nó vẫn vượt qua hàng rào lá nhau.
Vận chuyển chủ động:
Cơ chế này cần có chất chuyên chở và cần năng lượng. Bình thường, những thuốc có trọng lượng phân tử dưới 600 qua nhau dễ dàng, những thuốc có trọng lượng phân tử trên 1000 khó qua nhau hơn.
Các chất có thể vượt qua nhau thai:
– Chất dễ bay hơi: Cloroform, Ether…
– Các dược phẩm tan trong nước: Cloral, Phenothiazin, Quinin, các vitamin C, B12; Morphin, kháng sinh…
– Các dược phẩm không tan trong nước: Barbiturat, Corticoid, kích thích tố sinh dục…
Tuy nhiên, nếu có bệnh tật ở mẹ hoặc ở lá nhau thì có thể làm giảm khả năng ngăn cản sự qua nhau của vài loại thuốc. Nếu dùng thuốc với liều cao hoặc kéo dài thì thuốc vẫn có thể qua nhau.

Hình 1: Sự hấp thu thuốc qua nhau thai
Sự phân phối và biến dưỡng:
Sau khi hấp thụ qua nhau, thuốc sẽ theo tĩnh mạch rốn về gan.
- Một phần được chuyển hoá ở gan tạo thành chất chuyển hóa.
- Phần khác theo ống tĩnh mạch vào hệ tuần hoàn thai nhi dưới dạng thuốc tự do.
Vào máu, thuốc tự do được phân bố như sau:
– Một phần tác động trực tiếp lên các receptor và sinh tác động dược lực.
– Một phần tích lũy tại mô, có hoặc không sinh tác động dược lực.
– Một phần gắn kết với protein huyết tương, không sinh tác động dược lực, không bị chuyển hoá và đào thải, có tính thuận nghịch được xem như là kho dự trữ, khi nồng độ thuốc tự do trong máu giảm, nó sẽ phóng thích ra thuốc tự do.
– Một phần được thận thai nhi đào thải ra nước ối.
– Một phần cùng với chất chuyển hoá ở gan theo động mạch rốn về tuần hoàn mẹ và được thải ra ngoài.
Lưu ý: Sự đáp ứng của thai nhi tuỳ thuộc vào liều lượng mẹ dùng, tuồi thai, loại thuốc cùng sự biến dưỡng và thải trừ của thuốc.
Ảnh hưởng của thuốc lên các giai đoạn phát triển của thai:
Trước ngày thứ 20 sau thụ tinh:
Tất cả hoặc không có gì – Trong giai đoạn này dường như không xảy ra quái thai.
Trong thời kỳ biệt hóa cơ quan (từ ngày thứ 20 đến ngày thứ 56 sau thụ tinh) :
Quái thai thường xảy ra nhất ở giai đoạn này, sẩy thai tự nhiên, bất thường về cấu trúc giải phẫu hoặc các thuốc vẫn không tiên lượng được tác dụng không mong muốn.
Sau thời kỳ biệt hóa cơ quan (tam cá nguyệt thứ 2 và thứ 3):
Thuốc có thể làm thay đổi sự phát triển và chức năng của cơ quan và mô ở thai nhi gây nên các dị tật bẩm sinh.
Các loại dị tật bẩm sinh thường gặp:
- Quái thai: được xác định vào thời điểm hoặc một thời gian ngắn sau sinh (ví dụ: mẹ sử dụng thalidomide).
- Nguy cơ tiềm tàng: Tăng nguy cơ ung thư biểu mô tuyến âm đạo sau tuổi dậy thì hoặc bất thường về tinh hoàn và chức năng sản xuất tinh dịch. (DES).
- Suy giảm phát triển trí tuệ và xã hội do thay đổi chương trình của não bộ (phenobarbitone).
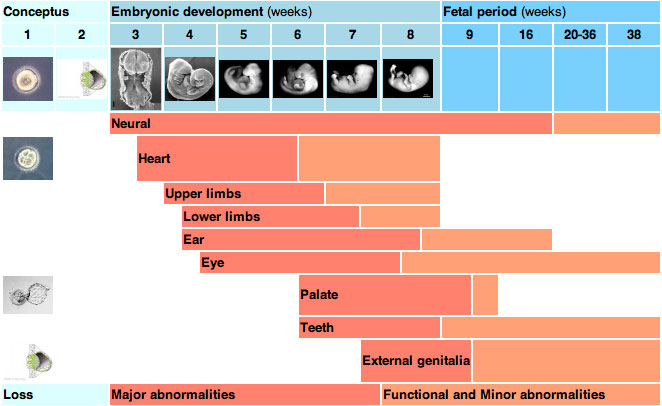
Hình 2: Các giai đoạn biệt hóa cấu trúc cơ thể chính của phôi và thai nhi

Hình 3: Nguy cơ dị tật bẩm sinh do sử dụng thuốc trong thai kỳ
Qua sữa mẹ
Cơ chế vận chuyển vào sữa mẹ của thuốc:
Quá trình vận chuyển thuốc từ huyết tương vào sữa mẹ tương tự như quá trình vận chuyển thuốc qua các màng sinh học, trong đó thuốc phải tồn tại dưới dạng tự do và không ion hóa.
Thuốc vận chuyển vào sữa mẹ chủ yếu qua cơ chế khuếch tán thụ động. Đây là cơ chế vận chuyển hai chiều để đảm bảo cân bằng động giữa huyết tương và sữa, nồng độ thuốc trong sữa diễn biến cùng xu hướng với nồng độ thuốc trong huyết tương.

Hình 4: Quá trình vận chuyển thuốc từ mẹ sang trẻ nhũ nhi
Nguyên tắc sử dụng thuốc cho phụ nữ đang cho con bú:
Những thuốc tan nhiều trong lipid, thuốc có trọng lượng phân tử thấp và khả năng gắn kết vào protein huyết tương của mẹ càng thấp thì tỷ lệ vận chuyển qua sữa mẹ càng cao.
Lượng thuốc vào sữa thay đổi tuỳ từng thời điểm, càng về cuối cữ bú, sữa mẹ càng chứa nhiều chất béo nên càng chứa nhiều thuốc tan trong chất béo.
Khi bú sữa mẹ, bé trở thành người dùng thuốc bị động và cũng chịu những tác động dược lý của thuốc giống như mẹ, thậm chí còn nhiều hơn mẹ vì khả năng thanh thải thuốc còn rất kém, chỉ bằng khoảng 10% so với người lớn lúc bé 6 tháng tuổi. Tuy nhiên, không phải tất cả các loại thuốc đều gây hại cho trẻ mà có một số thuốc an toàn, vì thế, phụ nữ đang cho con bú cần có hướng dẫn của thầy thuốc trước khi dùng bất cứ thuốc nào.
Lượng thuốc em bé nhận qua sữa mẹ phụ thuộc vào liều lượng, số lần dùng thuốc của mẹ, thời gian từ khi dùng thuốc đến khi cho bé bú, thời gian bú và lượng sữa mẹ mà bé bú trong ngày. Khi chỉ định thuốc cho phụ nữ đang cho con bú, thầy thuốc luôn cân nhắc giữa lợi ích của việc điều trị và tác hại của thuốc với cả hai mẹ con, dựa trên nguyên tắc: thuốc nào dùng được cho trẻ sơ sinh thì mới được dùng cho người mẹ đang cho con bú.
Tiêu chí chọn thuốc cho phụ nữ đang cho con bú:
Tiêu chí để một thuốc được chọn là:
– Càng ít tiết qua sữa càng tốt, có thời gian bán hủy ngắn.
– Tác dụng phụ cũng như tác dụng dược lý của thuốc không gây ảnh hưởng đến sức khoẻ của trẻ, không có độc tính cao, không ảnh hưởng đến sự tiết sữa của người mẹ, không làm thay đổi mùi, vị của sữa…
– Không dùng những thuốc có khả năng xuyên qua hàng rào máu não của trẻ.
– Thận trọng khi sử dụng các thuốc có tác dụng kéo dài vì những thuốc này giữ nồng độ ổn định trong máu mẹ và kéo dài nên bé sẽ nhận nhiều thuốc trong các cữ bú.
– Các dạng thuốc có tác dụng tại chỗ như kem bôi, thuốc xịt ít gây tác hại cho bé hơn những loại thuốc uống hay tiêm.
– Tác động của thuốc (mà người mẹ đã dùng) đối với trẻ phụ thuộc rất nhiều vào lượng thuốc mà bé tiếp nhận qua sữa, do vậy, để hạn chế tối đa việc bé phải nhận một lượng thuốc không dành cho mình trong khi người mẹ điều trị và vẫn duy trì được việc nuôi con bằng sữa của mình, chỉ định sử dụng thuốc đối với phụ nữ khi đang cho con bú cần lưu ý một số điều:
+ Nên dùng thuốc với liều thấp nhất đạt tác dụng trị liệu.
+ Cho bé bú trước khi dùng thuốc, đến cữ bú tiếp theo (sau khoảng 2 giờ) có thể cho bé bú bình, vắt bỏ sữa mẹ, cữ sau nữa bé có thể bú mẹ bình thường.
+ Trong thời gian mẹ uống thuốc, cần theo dõi những biểu hiện của bé như dễ bị kích thích, ngầy ngật, quấy khóc, tiêu chảy hay bỏ bú,… nếu có, mẹ cần ngưng thuốc ngay.
+ Với những thuốc chưa xác định được sự an toàn với trẻ nhưng mẹ bắt buộc phải dùng thì nên cho bé bú sữa ngoài, vắt bỏ sữa mẹ vào đúng thời gian của những cữ bú để duy trì nguồn sữa và sẽ tiếp tục cho bé bú trở lại sau khi thuốc bị đào thải hết.
Sử dụng kháng sinh đối với phụ nữ đang cho con bú:
Hầu hết các thuốc kháng sinh xuất hiện trong sữa với lượng rất thấp, do đó không gây độc. Tuy nhiên, có một số tác dụng phụ không liên quan đến liều. Một số thuốc không có tác dụng toàn thân, nhưng có thể cho tác dụng tại chỗ, ví dụ thay đổi khuẩn chí đường ruột. Ngoài ra, có thể gặp các phản ứng dị ứng như phát ban hoặc sốt. Lần tiếp xúc đầu tiên với thuốc trong sữa có thể gây nhạy cảm cho trẻ, dẫn đến khả năng có phản ứng dị ứng ở lần tiếp xúc sau.
PHÂN LOẠI FDA VỀ THUỐC TRONG THAI KỲ
Bởi vì chỉ có một số ít các nghiên cứu khoa học về việc sử dụng thuốc trong thai kỳ cho nên các bác sĩ lâm sàng thường dựa vào những dữ liệu nghiên cứu trên động vật hoặc từ kinh nghiệm lâm sàng để quyết định có nên sử dụng kháng sinh ở phụ nữ có thai hay không.
Năm 1979, Cục quản lý Thực Phẩm và Dược Phẩm Hoa Kỳ (FDA) đã đưa ra hệ thống phân loại về thuốc trong đó bao gồm các kháng sinh và tác hại đối với thai nhi.
Mức độ A : Các nghiên cứu kiểm chứng trên phụ nữ không cho thấy nguy cơ đối với thai nhi trong 3 tháng đầu (và không có bằng chứng về nguy cơ trong các tháng sau), và khả năng gây hại cho thai nhi vẫn chưa được xác lập.
Mức độ B : Các nghiên cứu về sinh sản trên động vật không cho thấy nguy cơ đối với thai nhưng không có nghiên cứu kiểm chứng trên phụ nữ có thai; hoặc các nghiên cứu về sinh sản trên động vật cho thấy có một tác dụng phụ (ngoài tác động gây giảm khả năng sinh sản) nhưng không được xác nhận trong các nghiên cứu kiểm chứng ở phụ nữ trong 3 tháng đầu thai kỳ (và không có bằng chứng về nguy cơ trong các tháng sau).
Mức độ C : Các nghiên cứu trên động vật phát hiện các tác dụng phụ trên thai (gây quái thai hoặc thai chết hoặc các tác động khác) và không có các nghiên cứu kiểm chứng trên phụ nữ; hoặc chưa có các nghiên cứu trên phụ nữ hoặc trên động vật. Chỉ nên sử dụng các thuốc này khi lợi ích mang lại cao hơn nguy cơ có thể xảy ra cho thai nhi.
Mức độ D : Có bằng chứng liên quan đến nguy cơ ở thai nhi người, nhưng do lợi ích mang lại, việc sử dụng thuốc trong thai kỳ có thể được chấp thuận, bất chấp nguy cơ (như cần thiết phải dùng thuốc trong các tình huống đe dọa tính mạng hoặc trong một bệnh trầm trọng mà các thuốc an toàn không thể sử dụng hoặc không hiệu quả).
Mức độ X : Các nghiên cứu trên động vật và con người cho thấy có bất thường thai nhi; hoặc có bằng chứng nguy cơ thai nhi dựa trên kinh nghiệm con người; hoặc cả hai điều này; và nguy cơ của việc sử dụng thuốc cho phụ nữ có thai rõ ràng cao hơn bất kỳ lợi ích mang lại nào. Chống chỉ định dùng thuốc này ở phụ nữ có thai hoặc có thể có thai.
CÁC NHÓM KHÁNG SINH THƯỜNG GẶP TRONG THAI KỲ
Category [A] and [X]: Không có kháng sinh thuộc 2 phân nhóm này.
Category |B|
- Penicillin
- Cephalosporin
- Macrolides
- Nitrofurantoin
- Metronidazole
- Vancomycin (uống)
Category |C|
- Aminoglycoside [neomycin – tobramycin]
- Quinolones
- Trimethoprim
- Chloramphenicol
Category |D|
- Tetracycline
- Aminoglycosides [streptomycin – gentamicin]
- Các kháng sinh gây độc cho thai:
- Nhóm aminoglycoside (gentamycin, streptomycin…) có thể xâm nhập rất nhanh qua hàng rào rau thai và phá hủy thần kinh thính giác của thai nhi, gây điếc bẩm sinh.
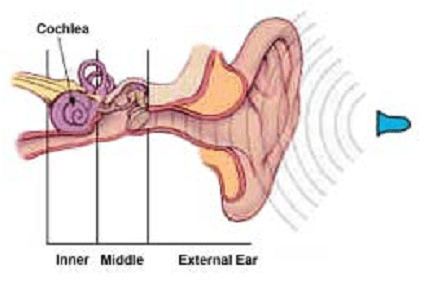
- Tetracyclin khi sử dụng ở phụ nữ mang thai sau 15 tuần có thể gắn mạnh vào xương và răng làm răng biến màu vàng nâu và chậm phát triển các xương dài.

- Trimethoprim cũng có liên quan với nguy cơ gây dị dạng thai khi sử dụng ở những thai phụ có thiếu hụt acid folic.

- Nhóm quinolon (ciprofloxacin, norfloxacin, pefloxacin…) chống chỉ định dùng ở phụ nữ mang thai do có những bằng chứng cho thấy chúng có thể phá hủy sụn tiếp của thai ở các động vật thí nghiệm.

Bảng: Những khuyến cáo của một số nhóm kháng sinh trong thời kỳ mang thai và thời kỳ cho con bú.
| Nhóm thuốc | Trong thời kỳ mang thai | Trong thời kỳ cho con bú |
| Penicillin | Penicilin là một trong những kháng sinh an toàn nhất có thể được sử dụng ở phụ nữ có thai. | Penicillin đi vào sữa mẹ với lượng nhỏ. Không có tác dụng phụ tiêu cực nào được báo cáo liên quan đến sử dụng thuốc penicillin khi cho con bú. Thông thường, các nhiễm khuẩn được điều trị bằng penicilin ảnh hưởng đến vấn đề cho con bú hơn là do thuốc. |
| Cefalosporin | Không có phản ứng được biết đến của nhóm thuốc này trên thai | Có một vài tranh cãi về việc có nên cho phụ nữ đang cho con bú sử dụng thuốc thuộc nhóm Cephalosporin hay không. Một số nhà nghiên cứu lo lắng kháng sinh này khi đi qua sữa có thể ảnh hưởng đến lượng vi khuẩn lành mạnh trong ruột ở trẻ. Ngoài ra còn có khả năng rằng các xét nghiệm về nhiễm trùng sơ sinh có thể được thay đổi nếu mẹ đang dùng cephalosporin và cho con bú |
| Macrolid | Macrolid thường được coi là an toàn để sử dụng trong khi mang thai. Chưa có nghiên cứu lâm sàng chứng minh tác dụng phụ tiêu cực hoặc dị tật bẩm sinh liên quan đến việc sử dụng macrolid. Một lượng nhỏ thuốc có thể đi qua nhau thai, nhưng không gây tác động xấu. | Theo Học viện Nhi khoa Mỹ, Macrolid, cụ thể là erythromycin là thuốc an toàn có thể sử dụng khi đang cho con bú. |
| Nitrofutantoin | Nitrofurantoin được chỉ định có cân nhắc để điều trị nhiễm khuẩn tiết niệu ở người mang thai. Nitrofurantoin là thuốc thích hợp nhất dùng dự phòng viêm đường tiết niệu ở người mang thai. Chống chỉ định dùng nitrofurantoin cho người mang thai đủ tháng (38 – 42 tuần). |
Nitrofurantoin có thể sử dụng đối với người cho con bú, loại trừ trường hợp trẻ bị thiếu glucose – 6 – phosphat dehydrogenase (G6PD) |
| Metronidazol | Metronidazol qua hàng rào nhau thai khá nhanh, đạt được một tỷ lệ nồng độ giữa cuống nhau thai và huyết tương mẹ là xấp xỉ 1. Mặc dù hàng nghìn người mang thai đã dùng thuốc, nhưng chưa thấy có thông báo về việc gây quái thai. Tuy nhiên cũng có một số nghiên cứu đã thông báo nguy cơ sinh quái thai tăng khi dùng thuốc vào 3 tháng đầu của thai kỳ. Do đó không nên dùng trong thời gian đầu khi mang thai, trừ khi bắt buộc phải dùng. |
Metronidazol bài tiết vào sữa mẹ khá nhanh, trẻ bú có thể có nồng độ, thuốc trong huyết tương bằng khoảng 15% nồng độ ở mẹ. Nên ngừng cho bú khi điều trị bằng metronidazol. |
| Vancomycin | Kinh nghiệm lâm sàng và các dữ liệu về dùng thuốc cho người mang thai còn ít. Chưa rõ thuốc có ảnh hưởng tới khả năng sinh sản hay không. Mới có duy nhất một nghiên cứu lâm sàng có đối chứng (1991), theo dõi khả năng gây độc trên thận và thính giác cho trẻ sơ sinh của 10 bà mẹ dùng vancomycin tiêm tĩnh mạch trong lúc mang thai. Không có trường hợp nào bị mất khả năng nghe và độc với thận do vancomycin. Thuốc đã tìm thấy được trong máu cuống nhau. Tuy nhiên, số lượng người bệnh trong nghiên cứu này còn ít và thuốc chỉ được dùng trong 6 tháng cuối của thai kỳ nên chưa rõ vancomycin có gây hại cho thai nhi hay không. Chỉ dùng vancomycin cho người mang thai trong trường hợp thật cần thiết, cho những người bệnh nhiễm khuẩn rất nặng. |
Vancomycin tiết qua sữa mẹ. Ảnh hưởng của vancomycin trên trẻ đang bú mẹ có dùng vancomycin chưa được biết rõ. Vancomycin được hấp thu rất ít qua đường uống, khi ống tiêu hóa bình thường, nguyên vẹn. Do vậy, hấp thu thuốc vào hệ tuần hoàn của trẻ không đáng kể. Tuy vậy, có ba vấn đề với trẻ đang bú sữa mẹ: gây biến đổi vi khuẩn chí đường ruột, tác dụng trực tiếp lên trẻ đang bú mẹ (ví dụ như phản ứng dị ứng hay mẫn cảm) và làm sai kết quả nuôi cấy vi khuẩn. Căn cứ vào tầm quan trọng của thuốc đối với bà mẹ để quyết định ngừng thuốc hay ngừng cho con bú. |
| Acid nalidixic | Thời kỳ mang thai Acid nalidixic đi qua hàng rào nhau thai. Chưa có những nghiên cứu đầy đủ và được kiểm tra chặt chẽ trên người. Tuy nhiên, acid nalidixic và các hợp chất liên quan đã gây bệnh khớp ở động vật còn non, vì vậy không nên dùng acid nalidixic trong thời kỳ mang thai. | Thời kỳ cho con bú Acid nalidixic bài tiết vào sữa mẹ với nồng độ thấp. Có trẻ nhỏ thiếu enzym G6PD đã bị thiếu máu tan máu. Tuy vậy, hầu hết không có vấn đề gì xảy ra. Acid nalidixic có thể dùng cho phụ nữ đang thời kỳ cho con bú. |
| Cloramphenicol | Chưa xác định được sự an toàn của liệu pháp cloramphenicol đối với người mang thai. Cloramphenicol dễ dàng đi qua nhau thai, và nồng độ trong huyết tương thai nhi có thể bằng 30 – 80% nồng độ huyết tương đồng thời của mẹ. Không dùng cloramphenicol cho phụ nữ mang thai gần đến kỳ sinh nở hoặc trong khi chuyển dạ vì sẽ gây ra những tác dụng độc đối với thai.
Chloramphenicol làm cho thận của trẻ sơ sinh không lành lặn. Trong thời kỳ mang thai, đặc biệt là giai đoạn sau của thai kỳ những loại thuốc này thai phụ tuyệt đối không sử dụng |
Cloramphenicol được phân bố vào trong sữa. Phải dùng thận trọng cho bà mẹ cho con bú vì những tác dụng độc đối với trẻ sơ sinh và trẻ nhỏ bú sữa mẹ.
Nhóm cloramphenicol có thể làm giảm bạch cầu, gây suy tủy xương và vàng da. |
| Tetracycline | Thời kỳ mang thai Không dùng các kháng sinh nhóm tetracyclin cho phụ nữ mang thai, việc dùng tetracyclin trong và gần thai kỳ sẽ gây các hậu quả sau: Tác hại đến răng và xương thai nhi (xem chống chỉ định). Ðộc với gan của người mang thai. Gây dị tật bẩm sinh. | Các tác hại khác Thời kỳ cho con bú Tetracyclin phân bố trong sữa mẹ. Mặc dù tetracyclin có thể tạo với calci trong sữa mẹ những phức hợp không hấp thu được, nhưng vẫn không nên dùng tetracyclin trong thời kỳ cho con bú vì khả năng biến mầu răng vĩnh viễn, giảm sản men răng, ức chế sự phát triển xương, phản ứng nhạy cảm ánh sáng và nấm Candida ở miệng và âm đạo trẻ nhỏ |
| Streptomycin | Streptomycin gây thương tổn bào thai ở người mang thai, vì streptomycin qua nhau thai rất nhanh, vào tuần hoàn thai nhi và dịch nước ối; nồng độ thuốc ở các mô này thường ít hơn 50% nồng độ trong huyết thanh mẹ. Vài trường hợp được thông báo về độc tính trên tai của streptomycin ở trẻ em do mẹ đã điều trị lao bằng streptomycin; trẻ sơ sinh bị điếc với phản xạ ốc tai – mi mắt âm tính. Ngoài thương tổn đối với dây thần kinh số 8, không có những dị tật bẩm sinh khác do dùng streptomycin gây nên. Dùng streptomycin ở 3 tháng đầu thai kỳ có thể gây điếc ở trẻ. | Streptomycin thải qua sữa mẹ với lượng nhỏ. Tuy nhiên, streptomycin được hấp thu kém qua đường tiêu hóa, nên không thấy thông báo có vấn đề ở trẻ bú mẹ |
| Gentamicin | Tất cả các aminoglycosid đều qua nhau thai và có thể gây độc thận cho thai. Với gentamicin chưa có nghiên cứu đầy đủ trên người nhưng vì các aminoglycosid khác đều có thể gây điếc cho thai, cần phải cân nhắc lợi và hại khi phải dùng gentamicin trong những bệnh đe dọa tính mạng hoặc nghiêm trọng mà các thuốc khác không thể dùng được hoặc không hiệu lực. | Các amoniglycosid được bài tiết vào sữa với lượng nhỏ. Tuy nhiên các aminoglycosid, kể cả gentamicin, được hấp thu kém qua đường tiêu hóa và chưa có tư liệu về vấn đề độc hại đối với trẻ đang bú mẹ. |

YKHOA247.com thành lập với mục đích chia sẻ kiến thức Y Khoa.
Mọi thông tin trên trang web chỉ mang tính chất tham khảo, bạn đọc không nên tự chẩn đoán và điều trị cho mình.