Nút xoang (sinoatrial node – SA)
Thuộc loại tế bào dẫn truyền chậm
Nằm gần lỗ đổ của tĩnh mạch chủ trên
Là nút chủ nhịp chính do:
+ Bản chất có tính tự động
+ Tần số phát xung nhanh, đè các ổ phát nhịp khác: 60-100l/p

Khử nhĩ phải trước → lớn nhĩ phải sóng P cao
Khử nhĩ trái sau → lớn nhĩ trái sóng P rộng, lưng lạc đà Lan xuống nút nhĩ thất
Nút nhĩ thất (atrioventricular node – AV)
Loại tế bào chậm
Dòng điện từ nút xoang xuống nút nhĩ thất theo 3 con đường, và dừng lại ở đây từ 0,12-0,2s → giúp thất có thời gian đổ đầy máu trước khi co, nhờ tại đây có phóng thích acetyl cholin
Tần số tự phát: 40-60l/p
Bó His (Bundle of His)
Thuộc loại tế bào dẫn truyền nhanh → giúp 2 thất co bóp đồng bộ
Dòng điện xuống đây chia làm 2 hướng qua bó nhánh phải và bó nhánh trái để vào mạng lưới purkinje (purkinje fibers) khử đồng thời thất phải và thất trái
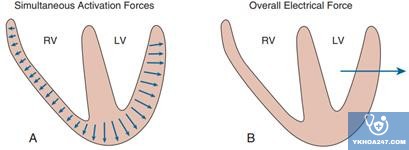
Sự khử cực tâm thất diễn ra theo 2 pha Pha I: Khử cực vách liên thất
+ Pha này diễn ra nhanh (0,04s) và có biên độ nhỏ
+ Tâm thất được khử cực bắt đầu từ vách liên thất (bởi bó His), cụ thể là bắt đầu từ vách liên thất bên trái, nên sóng khử cực của pha này sẽ lan từ trái qua phải
Pha II: Khử cực khối cơ tâm thất
+ Quá trình khử cực diễn ra đồng thời ở cả hai khối cơ phải và trái, lan từ nội tâm mạc ra ngoại tâm mạc
+ Bình thường khối cơ tâm thất bên trái dày hơn nên vector điện ở pha này đi xuyên qua tâm thất trái và hướng về phía bên trái của ngực
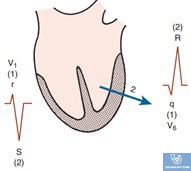
Tần số tự phát: 20-40l/p
Sở dĩ dòng điện lan đến cơ tim làm cơ tim co bóp là do dòng điện làm hoạt hóa sự giải phóng của các ion Ca2+ trong tế bào cơ tim ở nhĩ và thất
ECG cơ bản
1 ô vuông nhỏ: 1mm = 0,1mV và 0,04s
Tốc độ kéo giấy bình thường: N (25mm/s)
Nhịp tim:
+ Đều: 300 / số ô vuông lớn
+ Không đều: số phức bộ QRS trong 6s (30 ô vuông lớn) x 10 = số phức bộ QRS x 6 (ở chuyển đạo kéo dài)
(Lưu ý bỏ phức bộ đầu tiên, đếm từ phức bộ thứ hai, đếm đủ 30 ô lớn)
Tam giác Einthoven:
-1500 -300
Trái dương hơn phải!
Chân dương hơn tay!
90 độ
Xác định trục điện tim: nhìn DI và aVF
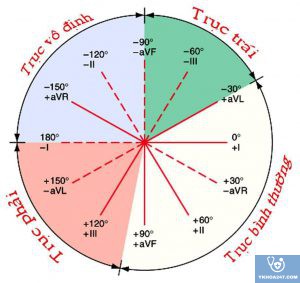
+ DI (+) và aVF (+): trục trung gian
+ DI (+) và aVF (-): trục lệch trái
+ DI (-) và aVF (+): trục lệch phải
+ DI (-) và aVF (-): trục vô định
Góc alpha: nhìn DI, II, III và aVF, aVR, aVL, tìm chuyển đạo có biên độ QRS nhỏ nhất, góc alpha là góc của trục chuyển đạo đường vuông góc với nó.
Sóng P:
+ DII: cao <2,5mm; rộng < 2,5mm
+ V1: sóng dương (khử cực thất phải) Sóng âm (khử cực thất trái)
Cao <1,5mm; rộng mỗi sóng < 1mm Sóng P luôn âm ở chuyển đạo aVR
Sóng P luôn dương ở chuyển đạo II
– Đoạn PR: 0,12 – 0,2s
Theo Goldberger, đo ở chuyển đạo có PR ngắn nhất, nhưng lâm sàng thường xem ở DII.
QRS: 0,1s (2,5mm) hay ít hơn
Đoạn ST: đẳng điện hoặc chênh xuống <0,5mm, chênh lên < 1mm (DII,DIII,aVF) hay <2mm –nam, <1,5mm –nữ (V1-V6, DI, aVL)
Sóng T: thường cùng chiều QRS, T luôn âm ở chuyển đạo aVR, có thể âm ở DIII, V1 và dương ở CĐ II,
Sóng U:
Khoảng QT (phải qui đổi sang QTc do bị ảnh hưởng bởi nhịp tim)
+ Công thức Bazett: QTc=QT/ căn RR
+ Công thức Hodges: QTc = QT + 1.75 x (nhịp tim – 60)
+ Bình thường QTc từ 0.33 – 0.44s
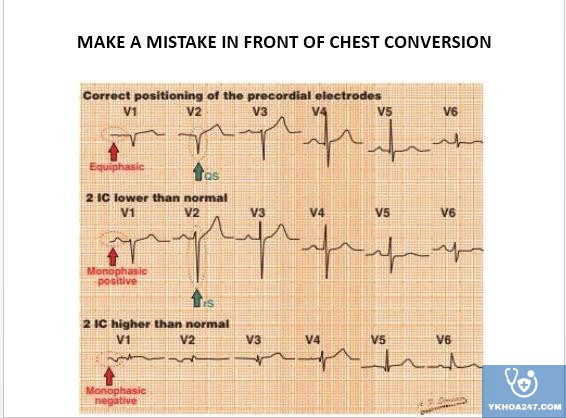
Lỗi mắc sai điện cực
- Chuyển đạo trước ngực:
- Chuyển đạo ngoại biên:
Nhìn DI xem P, QRS, T có bị đảo ngược không → nếu có thì mắc sai điện cực hoặc đảo ngược phủ tạng → nghe tim loại trừ.
LA lộn RL: DIII thẳng
RA lộn RL: DII thẳng
RA/RL lộn LA/LL: DI thẳng

YKHOA247.com thành lập với mục đích chia sẻ kiến thức Y Khoa.
Mọi thông tin trên trang web chỉ mang tính chất tham khảo, bạn đọc không nên tự chẩn đoán và điều trị cho mình.
